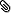Alrededor del 50% de los pacientes con migraña se automedican con analgésicos sin receta
• Los casos de migraña crónica en España aumentan cada año un 3% debido a la automedicación y a la falta de diagnóstico y tratamiento.
• Podrían existir más de un 40% de pacientes sin diagnosticar. En España al menos un 25% de los pacientes que sufren de migraña nunca ha consultado su dolencia con el médico.
• Los últimos estudios apuntan a que podrían existir más de 5 millones de afectados en todo el país y que 1,5 millones la sufren de forma crónica.
11 de septiembre de 2017.- En España la migraña afecta, según los últimos estudios, a aproximadamente a un 12,6% de la población, lo que supondría más de 5 millones de afectados en nuestro país, de los cuales 1,5 millones la sufrirían de forma crónica, es decir, experimentan dolor de cabeza más de 15 días al mes. Además, la migraña es una enfermedad muy incapacitante: según datos de la Sociedad Española de Neurología (SEN), más de un 70% de los pacientes con migraña presentan una discapacidad grave y un 14% una discapacidad moderada. La Organización Mundial de la Salud (OMS) considera a la migraña como una de las diez principales causas de discapacidad.
“Sin embargo, a pesar de su prevalencia y de la discapacidad que provoca, continúa siendo una enfermedad mal tratada y poco diagnosticada”, señala la Dra. Patricia Pozo Rosich, Coordinadora del Grupo de Estudio de Cefaleas de la Sociedad Española de Neurología. Según datos de la SEN al menos un 25% de los pacientes no han consultado nunca su dolencia con el médico y podrían existir más de un 40% de pacientes sin diagnosticar. “Las razones principales de esta falta de diagnóstico y tratamiento se debe a que muchos pacientes se conforman con la enfermedad que padecen, no saben que existen buenas opciones de tratamiento o incluso no acuden al especialista adecuado, lo que hace que la migraña sea una de las enfermedades por las que los españoles más se automedican”.
Se calcula que alrededor de la mitad de los pacientes con migraña se automedican con analgésicos sin receta. Este hecho, unido a la falta de diagnóstico y tratamiento, así como a otros factores como el sobrepeso, la depresión o los trastornos de sueño, hace que, cada año, un 3% de los pacientes con migraña cronifiquen su enfermedad y que un 6% de los pacientes pase de tener una migraña episódica de baja frecuencia a una de alta frecuencia. Además, según el estudio PRIMERA, realizado por el Grupo de Estudio de Cefaleas de la SEN sólo un 17% utiliza una medicación correcta para el tratamiento sintomático de las crisis de migraña y aproximadamente un 25% de los pacientes que consultan por migraña necesita tratamiento preventivo, aunque sólo un 5% lo recibe.
“Hay que tener en cuenta que cualquier migraña puede reaparecer de manera crónica o aumentar la frecuencia de las crisis si el paciente no toma las medidas adecuadas para contrarrestar sus efectos y el primer paso para ello es diagnosticar la enfermedad. Además, al ser una enfermedad de difícil manejo, que precisa realizar de forma frecuente ajustes en el tratamiento, es necesario realizar el seguimiento de esta enfermedad de forma adecuada. Sin embargo, un 53% de los pacientes que consultan con un médico, abandonan el seguimiento”, explica la Dra. Patricia Pozo Rosich. “Por otra parte la adhesión al tratamiento por parte de los pacientes es baja. Se estima que un 24% de los pacientes con migraña episódica y un 40,8% de los pacientes con migraña crónica discontinúan su tratamiento. Y esto es fundamental para evitar que la enfermedad empeore y, precisamente, que no se abuse de la medicación”.
Aunque que la migraña puede empezar a cualquier edad, incide sobre todo en la edad de mayor productividad personal y profesional, de los 25 a los 55 años, con el coste familiar y laboral que esto supone. La migraña impacta en la vida personal, familiar, laboral y social de las personas que la padecen, pero también supone una gran carga económica. El impacto económico anual estimado (absentismo + pérdida de productividad) en nuestro país es de 1.838 millones de euros al año; el coste estimado por paciente activo es de 730 euros/año, perdiéndose aproximadamente 16,6 de días al año de trabajo, siendo estos costes indirectos mayores que los costes directos derivados por la enfermedad.
Además, los pacientes con migraña crónica consumen cuatro veces más recursos que los pacientes con migraña episódica, consultan dos veces más al médico de atención primaria y tres veces más al neurólogo o experto en cefaleas. Las consultas de pacientes con migraña crónica suponen un 4-6% de las consultas totales de una consulta de neurología general y entre el 11-20% de las consultas por cefalea. Un 40% de los pacientes visitados sufren una cefalea por abuso de medicación analgésica.
“Casi todos los pacientes que sufren migraña pueden mejorar su calidad de vida si se tiene un diagnóstico, un tratamiento y un seguimiento adecuado. Desde la SEN recomendamos consultar con el neurólogo cuando, al menos, se produzca un cambio en frecuencia o intensidad del dolor de cabeza, cuando el tratamiento pierda eficacia o cuando el dolor de cabeza se acompañe de algún síntoma no habitual”, resume la Dra. Patricia Pozo Rosich.
Más información en www.midolordecabeza.org
Fuente: Nota de prensa de la Sociedad Española de Neurología