Determinados FRV (hipertensión, hipercolesterolemia, tabaco) producen daño en la pared arterial. La principal alteración que se produce por la acción de los FRV sobre la pared de las arterias es la placa aterosclerótica, en la que se produce un acúmulo de lipidos y células inflamatorias en la pared de la arteria. Dicha placa puede evolucionar a lo largo del tiempo de dos formas: puede crecer y producir un estrechamiento de la luz arterial, que se denomina estenosis arterial, o puede romperse y trombosarse (“placa complicada”), posteriormente el trombo puede fragmentarse y producir lo que llamamos un “embolismo arterio-arterial”. Las placas ateroscleróticas pueden localizarse en diversas arterias del cuello y la cabeza que aportan sangre al cerebro.
La estenosis de arteria carótida interna constituye una causa importante de ictus isquémico. Cuanto mayor es el grado de estrechamiento, mayor es el riesgo de ictus isquémico. Distinguimos diferentes grados de estenosis carotídea: estenosis leve: existe un estrechamiento menor del 50% de la luz total de la arteria, estenosis moderada: estrechamiento entre el 50 y 69% de la luz arterial, estenosis severa: entre el 70 y 99%, oclusión carotídea: la luz de la arteria está completamente “tapada”.
Disponemos de diferentes tratamientos para la prevención del ictus isquémico en pacientes con estenosis carotídea:
- Tratamiento médico: control riguroso de los FRV implicados en la formación y crecimiento de la placa aterosclerótica: Fármacos antihipertensivos, estatinas, antiagregantes plaquetarios, etc.
- Tratamiento revascularizador: consiste en “abrir” la arteria que se encuentra estrechada por la placa aterosclerótica. Existen dos técnicas comparables en cuanto a eficacia y seguridad:
- Tratamiento quirúrgico: endarterectomía carotídea: acceso a través del cuello, extracción de la placa y reconstrucción de la pared arterial
- Tratamiento endovascular: angioplastia percutánea: acceso a la carótida a través de un catéter que se introduce por la ingle (en la arteria femoral), dilatación con balón sobre la placa y colocación de un stent.
Cuanto mayor es el grado de estenosis carotídea, mayor es el beneficio del tratamiento revascularizador.
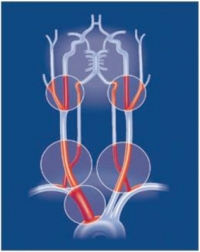
Estenosis carotídea
Prevención primaria:
Ante una estenosis carotídea que NO ha producido un ictus, se recomienda lo siguiente:
- En la estenosis carotídea leve o moderada, se recomienda tratamiento médico.
- En la estenosis severa se podría plantear un tratamiento revascularizador en pacientes seleccionados, siempre que el riesgo de complicaciones del procedimiento revascularizador sea menor del 3%.
Prevención secundaria:
En el caso de que la estenosis carotídea haya producido un ictus (no invalidante), el tratamiento preventivo es el siguiente:
- Las estenosis leves (<50%) deben ser tratadas con tratamiento médico.
- En las estenosis moderadas podría plantearse tratamiento revascularizador en pacientes seleccionados
- Las estenosis severas (>70%) deben ser tratadas con tratamiento revascularizador en centros con una tasa de complicaciones del procedimiento inferior al 6%.
Si el ictus ha dejado secuelas invalidantes, no se considera beneficioso el tratamiento revascularizador. El tratamiento revascularizador resulta más beneficioso cuanto más pronto tras el ictus se realice. Si transcurren más de 6 meses entre el ictus y el tratamiento se considera que el efecto beneficioso del mismo desaparece.